脂質異常症(高脂血症)とは?
ー原因・症状・予防・治療を専門知識に基づき解説ー
本記事では、脂質異常症(高脂血症)がなぜ問題なのか、動脈硬化との関係、LDL(悪玉)・HDL(善玉)コレステロールの役割、予防・食事・治療の目的、合併症、生活習慣以外の原因(家族性高コレステロール血症)、そして改善方法までをまとめています。
将来の心筋梗塞、脳梗塞の発症リスクの確率が気になる方はコチラ
本ページの要点
- 脂質異常症は自覚症状がほとんどなく進行する
- 悪玉コレステロール(LDL)が高いほど動脈硬化が進みやすい
- 善玉コレステロール(HDL)は血管を守る役割
- 最大のリスクは心筋梗塞・脳卒中などの血管障害
- 治療の目的は「血管を守り、合併症を防ぐこと」
- 遺伝が原因の脂質異常症(家族性高コレステロール血症)もある
- 食事改善・運動療法・薬物治療の組み合わせで改善できる
目次
脂質異常症と動脈硬化について
脂質異常症(高脂血症)とは、血液中のLDL(悪玉)や中性脂肪(トリグリセライド)が基準値より高い、または、HDL(善玉)が低い状態を指します。
□ なぜ危険なのか?
最も大きな問題は、動脈硬化が進むことです。 動脈硬化は血管の内側に余分な脂肪が沈着し、血管が狭く・硬くなる状態です。
この結果、 心筋梗塞・脳梗塞・狭心症 といった命に関わる病気につながります。
脂質異常症には自覚症状がほとんどないため、健診での指摘が重要です。
善玉コレステロール(HDL)と悪玉コレステロール(LDL)の役割
□ LDL(悪玉)コレステロールとは?
LDL(悪玉)コレステロールは、肝臓で作られたコレステロールを全身の細胞へ運ぶ役割を持っています。 本来は必要な働きなのですが、血液中にLDLが多すぎると血管内皮のすき間から入り込み、酸化されて「酸化LDL」に変化します。
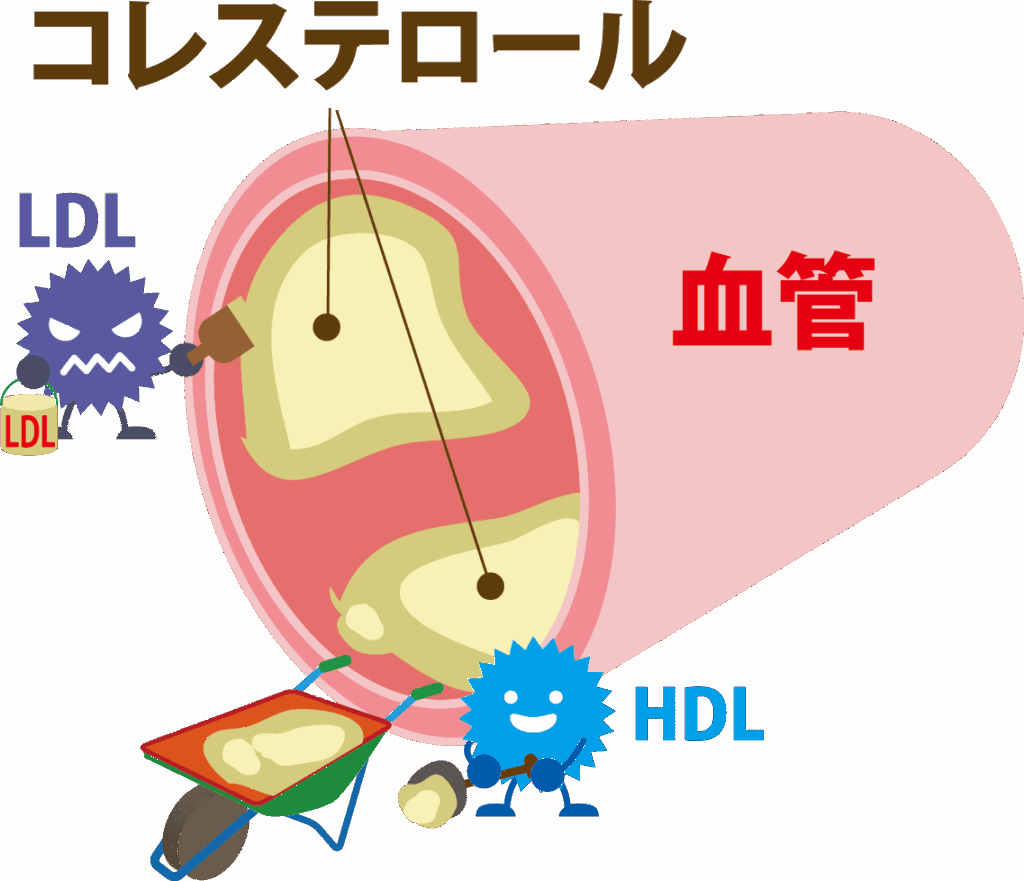
酸化LDLは、マクロファージに取り込まれ「泡沫細胞(ほうまつさいぼう)」を作ります。この泡沫細胞が血管の壁に蓄積してプラーク(粥状の脂肪の塊)となり、動脈硬化の原因となります。
LDLが多い → 血管内皮の傷つき → 酸化LDLの増加 → 動脈硬化の進行
このように、LDLは「多すぎると血管を詰まらせる方向に働く」ため、悪玉と呼ばれています。
□ HDL(善玉)コレステロールとは?
HDL(善玉)コレステロールは、血管の壁にたまった余分なコレステロールを回収し、肝臓に戻す働きがあります。 これを「コレステロール逆転送(Reverse cholesterol transport)」といいます。

血管内で以下のような“掃除役”として働きます:
- 炎症を抑制して血管内皮を保護する
- 血管壁に沈着したコレステロールを回収する
- 酸化LDLの増加を抑える
HDLが高いほど動脈硬化が進みにくいため、善玉と呼ばれています。
□ LDLとHDLのバランスが大切
LDLが高すぎても、HDLが低すぎても、動脈硬化は進みやすくなります。
- LDL(悪玉):血管に溜めやすい → 動脈硬化を進める
- HDL(善玉):血管から回収 → 動脈硬化を抑える
つまり、脂質異常症の管理で重要なのは、LDLを下げ、HDLを上げて、血管を守るバランスに整えることです。
脂質異常症の治療目的(何を予防する?)
治療の最終目的は、コレステロール値そのものより 血管を守り、重大な合併症を防ぐことです。以下の疾患は、徐々に進行する「動脈硬化」によってリスクが高まります。
- 狭心症・心筋梗塞
- 脳出血・脳梗塞
- 末梢動脈疾患
- 慢性腎臓病
脂質の数値から、将来どのくらい心配なのか実感できません。実は、医療者が用いる心血管疾患の発症リスクが計算できる久山町(ひさやままち)スコアというものがあります。
久山町スコア
心血管疾患(心筋梗塞、狭心症、アテローム性脳梗塞)の10年間の発生リスク
・冠動脈疾患の既往がある(二次予防)
・糖尿病、CKD(慢性腎臓病)、PAD(末梢動脈疾患)がある
・家族性高コレステロール血症がある
脂質異常症の原因
脂質異常症(高脂血症・高コレステロール血症)は、生活習慣によるものと、遺伝・疾患など生活習慣以外によるものの両方が存在します。 多くの場合は生活習慣が深く関わりますが、なかには食事や運動とは無関係に数値が高くなるタイプもあります。
□ 生活習慣による主な原因
- 飽和脂肪酸の摂りすぎ(肉の脂身、バター、チーズなど)
- トランス脂肪酸の摂りすぎ(マーガリン、揚げ物、加工食品)
- 糖質やカロリー過多による中性脂肪上昇
- 運動不足(HDL低下・LDL上昇につながる)
- 肥満(特に内臓脂肪)
- 過度の飲酒(中性脂肪が上昇)
- 喫煙(HDL低下、動脈硬化促進)
- ストレスや睡眠不足によるホルモンバランスの乱れ
これらは日常生活の見直しで改善できるケースが多く、脂質異常症の予防・治療において非常に重要です。
□ 生活習慣以外の原因(遺伝・疾患・薬剤)
1. 家族性高コレステロール血症(FH)
遺伝によって生まれつきLDLが非常に高くなるタイプの脂質異常症です。 生活習慣とは無関係に若い頃からLDLが高く、放置すると若年で心筋梗塞を起こすリスクがあります。
- 10代から LDL 180〜200mg/dL を超えることが多い
- 腱黄色腫(アキレス腱などの腱が膨らむ)
- 角膜輪(角膜の周囲に白いリング状の濁り)
早期に薬物療法が必要で、専門的な管理が推奨されます。
2. 内分泌・代謝の異常
- 甲状腺機能低下症(LDLが上昇しやすい)
- 糖尿病(中性脂肪上昇・HDL低下)
- 肥満症(LDL上昇・HDL低下)
3. 腎臓・肝臓の病気
- ネフローゼ症候群(LDLが極端に高くなる)
- 肝疾患(脂質代謝に影響)
4. 薬剤による影響
一部の薬は脂質を上昇させることがあります。
- ステロイド
- 利尿薬
- 免疫抑制剤
- 抗精神病薬
「食事や運動に気をつけているのにコレステロールが高い」場合は、こうした背景要因が隠れている可能性があります。
脂質異常症の治療
□ 食事療法
- 飽和脂肪酸(肉の脂、バター)を減らす
- トランス脂肪酸(マーガリン、加工食品)を避ける
- 青魚(DHA・EPA)を積極的に摂る
- 野菜・海藻・豆類で食物繊維を増やす
- 糖質・揚げ物・外食の頻度を減らす
□ 運動療法
- ウォーキングなど有酸素運動
- 筋トレによる基礎代謝アップ
- 週150分以上が目安
□ 薬物療法
- スタチン:LDLを下げる中心的な薬
- エゼチミブ
- PCSK9阻害薬(難治例・家族性高コレステロール血症に)
- フィブラート系薬(中性脂肪の高い方)
- EPA製剤(心血管予防に有効)
脂質異常症の対策・予防
□ 今日からできる予防行動
- 魚介類を週に2回以上食べる
- 肉の脂・バター・揚げ物を控える
- ウォーキングを継続する
- 甘い飲み物を避ける
- 定期的に血液検査を受ける
数値が“高め”の段階から対策を始めることが重要です。
まとめ
脂質異常症(高脂血症・高コレステロール血症)は、症状が出ないまま動脈硬化を進行させる病気です。LDL(悪玉)を減らし、HDL(善玉)を増やすことで、心筋梗塞・脳梗塞といった重大な疾患を確実に予防できます。
健診で「コレステロールが高い」と言われた方は、早めの受診をおすすめします。食事・運動・睡眠などを整えることで、大きく改善できる病気です。
よくある質問(FAQ)
Q1. 脂質異常症に症状はありますか?
ほとんどありません。気づかないうちに動脈硬化が進むことが問題です。
Q2. コレステロールが高いと何がいけないの?
LDLが高いほど血管の壁に脂肪がたまりやすく、心筋梗塞・脳梗塞のリスクが上昇します。
Q3. 食べ物を気をつければ治りますか?
軽度なら改善しますが、家族性高コレステロール血症などは食事だけでは改善しにくく、薬物療法が必要です。
Q4. 卵は食べても良いですか?
1日1〜2個程度なら問題ないとされています。ただし全体の食生活バランスが重要です。
Q5. 脂質異常症は治りますか?
生活改善と治療により十分にコントロール可能です。
参考文献
※本記事は、日本動脈硬化学会「動脈硬化性疾患予防ガイドライン」や厚生労働省の公式情報など上記を参考に、医師が内容を精査し作成しています。