自律神経失調症と起立性調節障害の違い
身体的な不調があるのに検査では異常が見つからず、「自律神経の調子が悪いのかもね」と言われてお薬を出された…そんな経験はありませんか?自律神経失調症と起立性調節障害は、どちらも自律神経の乱れによって様々な症状が現れる疾患です。しかし、発症の仕組みや起こりやすい年齢、診断方法には明確な違いがあります。このページでは、両疾患の特徴を詳しく比較し、患者様やご家族の理解を深めるための情報をお届けします。
目次
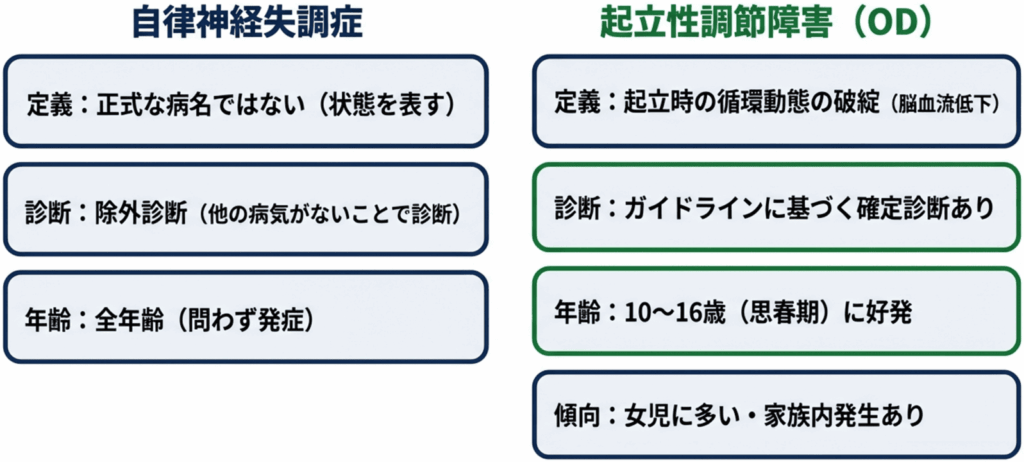
自律神経失調症と起立性調節障害の違い
自律神経失調症とは
自律神経失調症は、交感神経と副交感神経のバランスが崩れることで、多様な身体症状が現れる状態を指します。日本心身医学会では「多様な自律神経系の症状を有し、しかも検査では器質的な病変が認められず、かつ顕著な精神障害のないもの」と定義されています。
実は自律神経失調症は正式な病名ではありません。実際のところ、医療現場では各症状を緩和させたり異常がないか精密検査を行ったりしていて
重要なポイント:
- 明確な診断基準が確立されていない
- 他の疾患を除外することで診断される(除外診断)
- 年齢を問わず発症する可能性がある
- 症状の出現時間帯に明確な傾向がない場合もある
起立性調節障害(OD)とは
起立性調節障害は、自律神経失調症の一種とも考えられますが、診断基準と手順が明確に定められている点が大きな違いです。起立時に血液が下半身に貯留し、脳への血流が低下することで症状が現れます。
重要なポイント:
- 思春期前後(小学校高学年~高校生)の10〜16歳に好発
- 男児より女児に多い傾向
- 家族内発生が少なくない(特に母親の思春期に同様の症状があったケースが多い)
- 明確な診断基準と検査方法が確立されている
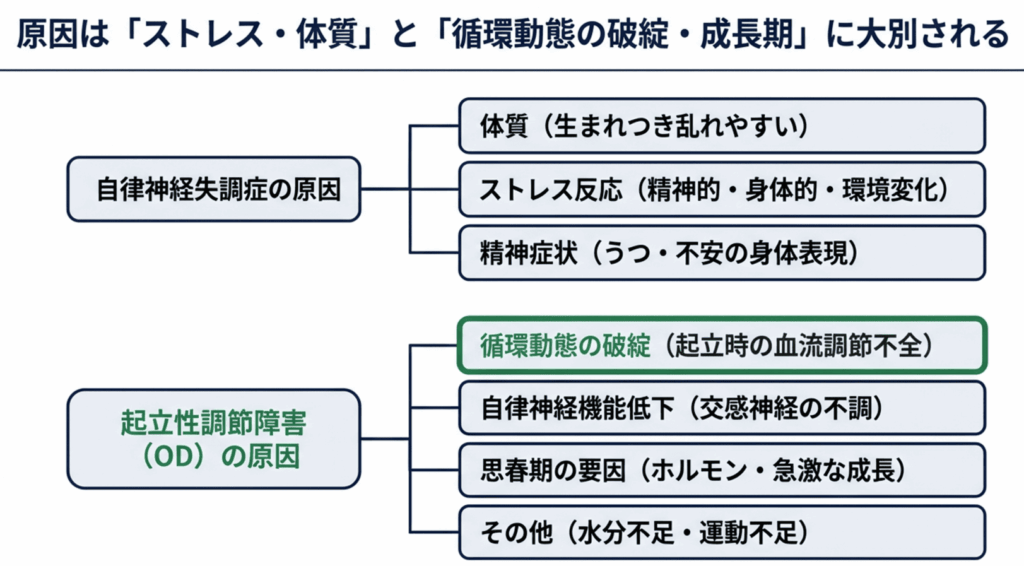
各疾患の原因
自律神経失調症の原因
自律神経失調症は、原因別で大きく分けて3つのタイプに分類されます。
1. 体質による自律神経失調症
- 生まれつき自律神経症状が起こりやすい体質
2. ストレス反応による自律神経失調症
- 精神的ストレス(人間関係、仕事のプレッシャー)
- 身体的ストレス(過労、光、音、温度)
- 環境の変化
- 睡眠不足や生活習慣の乱れ
3. 精神症状による自律神経失調症
- うつ病や不安症の部分症状として出現
これらが複合的に関与している場合も多く、明確に区別することは困難です。
起立性調節障害の原因
1. 起立時の循環動態の破綻
- 立ち上がると血液が全身に行きわたりにくくなる
- 特に脳への血流が不足する
2. 自律神経機能の低下
- 交感神経の働きすぎ、または働き不足
- 下半身の血管収縮が適切に行われない
3. 思春期特有の要因
- ホルモンバランスの変化
- 身体の急激な成長
- 遺伝的要素
4. その他の要因
- 水分摂取不足
- 心理社会的ストレス
- 日常活動量の低下
それぞれの症状と起立性調節障害の特徴
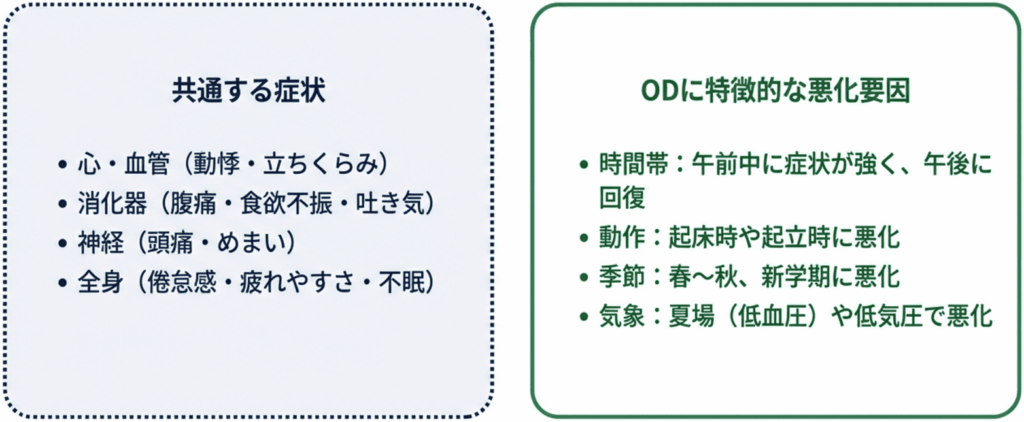
両疾患に共通する症状が多く見られますが、起立性調節障害は特に体位変換時(朝起きる時や立ち上がる時)に症状が顕著という特徴があります。
共通する症状
| 部位・系統 | 症状 |
|---|---|
| 心臓・血管系 | 動悸、胸痛、立ちくらみ |
| 呼吸器系 | 息苦しさ、息切れ |
| 消化器系 | 吐き気、下痢、便秘、腹痛、食欲不振 |
| 神経系 | 頭痛、めまい |
| 目・耳・口 | 疲れ目、目の乾燥、耳鳴り、口の渇き |
| 四肢 | 冷え、しびれ、痛み |
| 筋骨格系 | 肩こり、関節痛、筋肉痛 |
| 泌尿生殖器 | 排尿困難、残尿感、生理不順 |
| 精神面 | 不眠、イライラ、気分の落ち込み |
| 全身 | 倦怠感、疲れやすさ |
起立性調節障害に特徴的な症状(新起立試験で診断)
日本小児心身医学会の診断基準では、以下の11項目のうち3つ以上(または2つでも症状が強い場合)該当すれば起立性調節障害を疑います。
- 立ちくらみ、あるいはめまいを起こしやすい
- 立っていると気持ちが悪くなる。ひどくなると倒れる
- 入浴時あるいは嫌なことを見聞きすると気持ちが悪くなる
- 少し動くと動悸あるいは息切れがする
- 朝なかなか起きられず午前中調子が悪い(起立性調節障害の特徴)
- 顔色が青白い
- 食欲不振
- 臍疝痛(へその周囲の痛み)をときどき訴える
- 倦怠感または疲れやすい
- 頭痛
- 乗り物に酔いやすい
起立性調節障害に特徴的なポイント:
- 午前中に症状が強く、午後から回復する傾向
- 急激な体位変換時(起床時、長時間座位から立ち上がる時)に症状が悪化
- 春から秋にかけて、特に新学期の時期に悪化しやすい
- 夏場は副交感神経が優位になり血圧が低下しやすく症状増悪
- 曇りや雨など低気圧の時に症状悪化
診断方法
自律神経失調症の診断
診断基準:明確な基準なし(他の病気を除外して診断します)
診断の流れ:
- 詳細な問診
- 症状に応じた検査の実施
- 動悸 → 心電図検査
- 胃痛 → 胃カメラ検査
- その他症状に対応した各種検査
- 検査で異常が見られない場合に診断
- 補助的に自律神経機能検査(シェロング試験など)を行うこともある
診断のポイント:
- 器質的疾患(臓器や器官に異常が認められる病気)の除外が重要
- 他の身体疾患や精神疾患との鑑別が必要
起立性調節障害の診断
診断基準:明確な基準あり
診断の手順(日本小児心身医学会ガイドライン):
ステップ1:問診と症状チェック
- 上記11項目のうち3つ以上該当するか確認
ステップ2:基礎疾患の除外
- 血液検査
- 検尿
- レントゲン検査
- 心電図
- その他症状に応じた検査
ステップ3:新起立試験(確定診断)
- 10分間安静の状態で横になった後に起立
- 心拍数と血圧の変化を測定
- 以下の4つのサブタイプを判定
起立性調節障害のサブタイプ:
| サブタイプ | 特徴 |
|---|---|
| 起立直後性低血圧 | 起立直後に血圧低下が起こり、回復に時間がかかる |
| 体位性頻脈症候群 | 起立後の血圧低下はなく、心拍数が異常に増加する |
| 血管迷走神経性失神 | 起立中に急激な血圧低下が起こり、失神する |
| 遷延性起立性低血圧 | 起立中に徐々に血圧低下が進み、失神する |
診断のポイント:
- 客観的な検査データに基づいて診断可能
- 午前中の症状が強い時間帯に検査を実施することが推奨される
治療
自律神経失調症の治療
基本方針:症状の緩和と原因への対処
1. 環境調整・生活指導
- ストレスの軽減
- 規則正しい生活習慣の確立
- 十分な休養の確保
2. 非薬物療法
- 自律訓練法(リラクゼーション法)
- カウンセリング
- ストレス対処法の習得
3. 薬物療法(対症療法)
- 症状に応じた薬剤の使用:
- 動悸 → 抗不安薬
- 不眠 → 睡眠薬
- 胃腸症状 → 胃腸調整薬
- めまい → 抗めまい薬
- 痛み → 鎮痛薬
- 抗うつ剤や抗不安薬でストレス反応を緩和
- 漢方薬の併用
4. 精神療法
- うつ病や不安症を合併している場合
- 心理的要因が強い場合
起立性調節障害の治療
基本方針:非薬物療法が最優先、症状が強い場合に薬物療法を追加
1. 非薬物療法(最も重要)
生活習慣の改善:
- 早寝早起き、規則正しい生活リズム
- 十分な水分摂取(1日1.5〜2リットル)
- 適切な塩分摂取(血液量を増やすため)
- 3食しっかり食べる
起立時の工夫:
- 朝起きる時はゆっくり段階的に起き上がる
- 急に立ち上がらない
- 長時間立ち続けることを避ける
運動療法:
- 下肢の筋力を鍛える運動(下半身の筋肉ポンプ機能を高める)
- 適度な有酸素運動
- 継続的な運動習慣の確立
2. 薬物療法(症状が強い場合)
- 昇圧剤(血圧を安定させる)
- β遮断薬(脈拍を安定させる)
- 漢方薬(特に効果的な場合がある)
- 補中益気湯
- 苓桂朮甘湯
- その他体質に応じた漢方
3. 心理的サポート
- 本人への病気の説明と理解
- 家族や学校関係者への理解促進
- 不登校などの二次的問題への対応
治療における重要な違い:
- 自律神経失調症:薬物療法と心理療法の比重が大きい
- 起立性調節障害:非薬物療法(特に生活習慣改善)が治療の中心
予防・対策
両疾患ともに自律神経のバランスを整えることが重要ですが、いくつかの共通点と違いがあります。
共通する対策
1. 規則正しい生活習慣
- 早寝早起き
- 決まった時間に食事を摂る
- 十分な睡眠時間の確保(7〜8時間)
2. ストレスマネジメント
- ストレス源から適度に距離を置く
- 気晴らし法を身につける
- 相談できる人を確保する
- 無理をしない、我慢しすぎない
3. 運動習慣
- 適度な運動で自律神経のバランスを整える
- ストレッチなどで筋肉をほぐす
4. リラックス法
- 入浴(ぬるめのお湯にゆっくり浸かる)
- アロマセラピー
- 音楽を聴く
- 自律訓練法
5. 食生活の改善
- バランスの良い食事
- 規則正しい食事時間
起立性調節障害に特化した対策
1. 水分・塩分摂取
- 1日1.5〜2リットルの水分摂取
- 適切な塩分摂取で循環血液量を増やす
2. 起立動作の工夫
- 朝起きる時は段階的に(仰臥位→座位→立位)
- 急な立ち上がりを避ける
- 長時間立ち続けない
3. 下肢の筋力強化
- スクワット、ウォーキングなど
- 筋肉ポンプ機能を高める運動
4. 季節・天候への対応
- 夏場は特に水分摂取に注意
- 低気圧の日は無理をしない
- 天気予報を確認して予定を調整
5. 環境調整
- 学校や職場での理解と配慮
- 症状が強い午前中のスケジュール調整
何科を受診すべきか
自律神経失調症の場合
症状や精神的状態に応じて受診科を選択します:
| 症状・状況 | 推奨される診療科 |
|---|---|
| 精神的ストレスが強い | 心療内科 |
| うつ症状、不安が強い | 精神科・メンタルクリニック |
| 胃腸症状が中心 | 消化器内科 |
| 頭痛、めまいが中心 | 神経内科 |
| 多様な症状で迷う場合 | 総合内科(適切な科を紹介してもらえる) |
起立性調節障害の場合
年齢によって受診科が異なります:
| 年齢 | 推奨される診療科 |
|---|---|
| 小学生〜中学生 | 小児科 |
| 高校生 | 循環器内科、神経内科、総合内科 |
| 心の問題が強い場合 | 心療内科(年齢問わず) |
| 受診先に迷う場合 | 総合内科(適切な科を紹介してもらえる) |
起立性調節障害に詳しい医療機関を探すポイント:
- 小児心身医学を専門とする医師がいる
- 新起立試験などの専門的検査が可能
- 思春期の患者への対応経験が豊富
各疾患の経過
自律神経失調症の予後
- 適切な治療とストレス管理により改善が期待できる
- 慢性化する場合もあり、長期的な管理が必要なことも
- 原因(ストレス、精神疾患など)への対処が重要
- 年齢による自然軽快は必ずしも期待できない
起立性調節障害の予後
- 10代前半の好発年齢を過ぎると症状は軽減することが多い
- 適切な治療により多くの場合、治療は比較的容易
- 早期発見・早期治療が重要
- 成人後もODが続く場合もあるが、思春期に比べると軽症化する傾向
まとめ:2つの疾患の重要な違い
| 項目 | 自律神経失調症 | 起立性調節障害 |
|---|---|---|
| 診断基準 | 明確な基準なし(除外診断) | 明確な診断基準あり |
| 好発年齢 | 年齢を問わず | 10〜16歳(思春期) |
| 特徴的症状 | 多様で時間帯の傾向なし | 午前中に強く午後に回復、朝起きられない |
| 診断検査 | 症状に応じた各種検査 | 新起立試験が決定的 |
| 治療の中心 | 薬物療法と心理療法 | 非薬物療法(生活習慣改善) |
| 予後 | 原因次第で様々 | 思春期を過ぎると軽快することが多い |
どちらの疾患も、周囲の理解とサポートが非常に重要です。特に起立性調節障害は「怠け」や「気持ちの問題」と誤解されやすいため、正しい診断と適切な説明が必要です。症状でお困りの方は、早めに医療機関を受診することをお勧めします。
当院では
当院では、自律神経失調症や起立性調節障害の診断・治療の相談に対応しています。自律神経失調症は、当院の診察だけでは診断・治療は困難ですので総合病院へ紹介させていただきます。起立性調節障害の診断・治療については、詳しい問診と必要な検査を行い、患者様一人ひとりに合わせた対策、治療を提案いたします。また、ご家族への説明や学校との連携も大切にしています。気になる症状がありましたら、お気軽にご相談ください。
参考文献
- 小児心身医学会「ガイドライン集 改訂第3版」
- 日本女性心身医学会:自律神経失調症
※本記事は、小児心身医学会「ガイドライン集 改訂第3版」など上記を参考に、医師が作成しています。